
Содержание
Экзокринная недостаточность поджелудочной железы (EPI) - это нарушение всасывания, которое возникает, когда поджелудочная железа не может вырабатывать важные пищеварительные ферменты. Без этих ферментов организм не может правильно переваривать пищу и усваивать питательные вещества, особенно жир. РПИ чаще всего возникает у людей, страдающих заболеваниями поджелудочной железы, хотя симптомы часто отсутствуют до тех пор, пока состояние не станет прогрессирующим.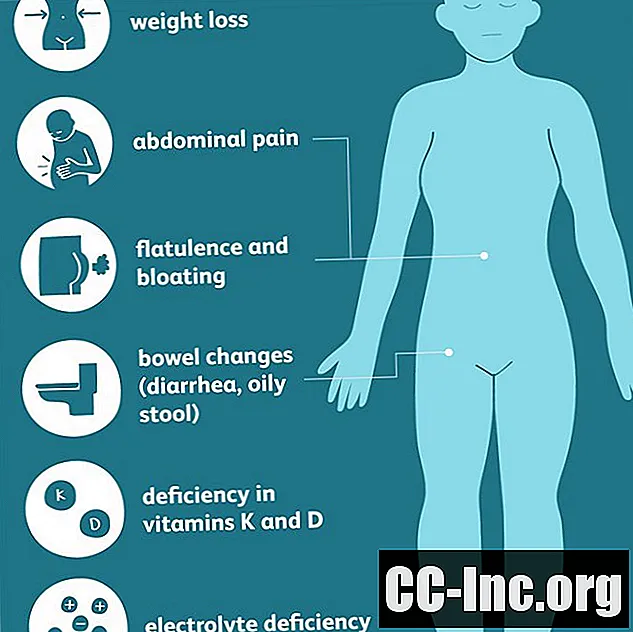
Симптомы
Начальные симптомы EPI могут быть нечеткими, легкими и похожими на другие желудочно-кишечные заболевания.
Общие желудочно-кишечные симптомы EPI включают:
- Изменения кишечника, включая диарею и особенно гнилостный, жирный, масляный стул, который трудно смыть (стеаторея)
- Метеоризм и вздутие живота
- Боль в животе
- Потеря веса
Другие симптомы EPI зависят от первопричины состояния. Например, у человека с муковисцидозом могут быть респираторные симптомы.
Многие симптомы, которые испытывает человек с РПИ на более позднем этапе развития состояния, связаны с недоеданием и определенным дефицитом питательных веществ. Некоторые из недостатков питательных веществ, обычно наблюдаемых у людей с РПИ, включают:
- Витамин К, что может вызвать ненормальное кровотечение или синяк
- Витамин Д, что приводит к низкой плотности костей (остеопения и остеопороз)
- Жирорастворимые витамины и электролиты Недостатки могут проявляться изменениями зрения (куриная слепота), неврологическими симптомами (депрессия, память), мышечными или связанными с суставами (боль и усталость) и / или кожей (сыпь или отек)
В более тяжелых, продолжительных случаях недоедания могут возникнуть более серьезные состояния. Отсутствие лечения дефицита и электролитных нарушений может привести к почечной недостаточности, невропатии, тяжелой анемии, судорогам, появлению жидкости в брюшной полости (асцит), инфекциям и медленному заживлению, а также к потенциально смертельным сердечным аритмиям.
Причины
Поджелудочная железа - это орган, расположенный в брюшной полости под желудком. Роль поджелудочной железы можно разделить на экзокринную и эндокринную функции. Экзокринные функции помогают организму переваривать пищу, вырабатывая специальные ферменты, а эндокринные функции помогают регулировать гормоны.
При EPI нарушается экзокринная функция. Это может произойти из-за физического повреждения поджелудочной железы или нарушения сигналов к органу. Снижение производства трех ключевых пищеварительных ферментов - амилазы, протеазы и липазы - приводит к нарушению переваривания пищи, нарушению всасывания питательных веществ и, в конечном итоге, к появлению признаков и симптомов недостаточности питания.
Хронический панкреатит - наиболее частая причина ЭПИ. Воспаление со временем приводит к повреждению поджелудочной железы, что снижает ее способность вырабатывать ферменты.
Другие состояния нарушают функцию поджелудочной железы другими способами, например, блокируя протоки, переносящие ферменты. Хирургия поджелудочной железы также может привести к снижению функции.
Состояния, обычно связанные с EPI, включают:
- Хронический панкреатит
- Кистозный фиброз
- Воспалительное заболевание кишечника (болезнь Крона, язвенный колит)
- Глютеновая болезнь
- Рак поджелудочной железы
- Синдром Швахмана-Даймонда (редкое наследственное заболевание, характеризующееся дисфункцией костного мозга у детей и может привести к недостаточности поджелудочной железы).
- Гемохроматоз
- Сахарный диабет
- Синдром Золлингера-Эллисона (редкое состояние, характеризующееся опухолями, называемыми гастриномами, которые образуются в поджелудочной железе или верхней части тонкой кишки. Опухоли выделяют гормон гастрин, который вызывает повышение уровня кислоты в желудке, что приводит к образованию язв в желудок и верхний отдел тонкой кишки.)
У людей, перенесших операцию на желудочно-кишечном тракте, особенно операцию по снижению веса, при которой удаляют часть желудка или кишечника, также может быть выше вероятность развития EPI.
Непонятно, почему у некоторых людей с этими состояниями развивается EPI, а у других - нет. Вероятно, что у человека развивается ЭПИ по многим причинам, включая генетические факторы и факторы образа жизни. Например, чрезмерное употребление алкоголя может привести к воспалению поджелудочной железы, что, в свою очередь, может сделать поджелудочную железу менее эффективной по выработке ферментов, что в конечном итоге приведет к EPI.
Тяжесть EPI также зависит от основной причины. У некоторых людей будет только легкий РПИ, и у них может быть немного (если таковые имеются) симптомов. Прогрессирование, тяжелые симптомы и последствия (например, дефицит питательных веществ и потеря веса) более вероятны, если EPI осложняется такими состояниями, как муковисцидоз, воспалительное заболевание кишечника или рак.
Диагностика
Точное количество людей с РПИ неизвестно. Состояние считается редким среди населения в целом, но его диагноз может быть недооценен. Люди с легкими симптомами не могут обращаться за медицинской помощью. Среди тех, кто все же обращается за лечением, им может быть неправильно поставлен диагноз РПИ до тех пор, пока состояние не станет более серьезным.
В частности, на ранних стадиях EPI может быть ошибочно диагностирован как функциональное желудочно-кишечное расстройство, такое как синдром раздраженного кишечника (IBS).
У людей, у которых уже есть диагноз другого состояния желудочно-кишечной системы, такого как болезнь Крона, симптомы могут быть изначально связаны с этим состоянием и лечиться соответствующим образом. Для правильной диагностики симптомов EPI может потребоваться много лет, поскольку функция поджелудочной железы может стать настолько нарушенной, что организм больше не сможет компенсировать это.
Диагноз EPI ставится после того, как исключены другие более частые причины желудочно-кишечных симптомов. Если ваш врач подозревает, что у вас может быть РПИ, он задаст вам вопросы и может назначить несколько тестов для подтверждения диагноза.
Ваш врач, скорее всего, задаст вам вопросы о:
- Ваши симптомы, включая то, как долго они у вас есть, и есть ли что-нибудь, что их улучшает или ухудшает (например, прием пищи или дефекация)
- Изменения в вашем поведении кишечника, например, как часто у вас есть дефекация, а также консистенция, цвет или запах вашего стула.
- Образ жизни, например, как часто вы употребляете алкоголь, курите ли вы или употребляете табачные изделия.
- Другие медицинские состояния, перенесенные вами операции и история болезни вашей семьи.
- Лекарства, которые вы принимаете, в том числе прописанные врачом, приобретаемые без рецепта, а также любые добавки или лечебные травы.
- Ваша диета, включая типы продуктов, которые вы едите, и жидкости, которые вы пьете, когда вы обычно едите, а также любую пищевую непереносимость, чувствительность или аллергию.
- Другие темы, такие как упражнения, социальный и трудовой анамнез, а также психическое здоровье.
Внимательно изучив вашу историю болезни, ваш врач может назначить анализы. Хотя не существует специального теста на EPI, ваш врач может использовать различные тесты, чтобы исключить другие состояния, которые могут вызвать ваши симптомы.
Тесты, которые врач может назначить для диагностики ЭПИ, включают:
- Анализы крови: Если ваш врач подозревает EPI, он захочет проверить, есть ли у вас дефицит питательных веществ. Анализы крови также можно использовать для поиска воспаления, уровня сахара в крови, ферментов поджелудочной железы или конкретных маркеров состояний, которые связаны с EPI.
- Тесты стула: Люди с EPI часто испытывают симптомы кишечника, которые указывают на то, что их кишечник не может должным образом усваивать определенные питательные вещества, особенно жир. Вашему врачу может потребоваться собрать образцы стула, которые будут проверены на наличие неабсорбированного жира, фермента под названием эластаза, а также крови или слизи. Если вы испытываете стойкую диарею, ваш стул также можно проверить на наличие микроорганизмов. которые могут вызвать инфекции.
- Визуальные тесты: КТ, УЗИ и МРТ могут быть использованы, чтобы помочь вашему врачу заглянуть внутрь вашего живота и оценить, не повреждена ли ваша поджелудочная железа, есть ли закупорка или воспаление. Хотя существует несколько узкоспециализированных диагностических визуализационных тестов, которые могут оценить функцию поджелудочной железы, эти тесты в основном используются для исключения других состояний, которые могут объяснить симптомы человека, а не специально диагностировать EPI.
- Дыхательные пробы: У некоторых людей с EPI также может быть обнаружено состояние, называемое избыточным бактериальным ростом тонкой кишки (SIBO). Ваш врач может захотеть использовать водородный дыхательный тест для обнаружения SIBO; Хотя это состояние имеет ряд причин, оно также может быть индикатором мальабсорбции. Также можно использовать другие дыхательные тесты, например, для оценки метаболизма желчных солей и углеводов.
Ваш врач также захочет узнать, насколько хорошо работает ваша поджелудочная железа. Можно использовать два разных типа функциональных тестов поджелудочной железы: прямые и непрямые. Многие из указанных выше тестов, особенно те, которые исследуют стул, являются примерами непрямого тестирования функции поджелудочной железы.
Самый прямой способ проверить функцию поджелудочной железы и потенциально обнаружить экзокринную дисфункцию - это эндоскопия особого типа.
Для теста поджелудочная железа стимулируется гормонами, которые сигнализируют ей о выработке пищеварительных ферментов. Затем в тонкий кишечник помещается трубка для сбора пищеварительного секрета, который затем анализируется под микроскопом для поиска ферментов.
Хотя процедура может быть очень полезной, обычно ее проводят только в специализированных больницах или клиниках. Поскольку он не широко доступен и может быть дорогостоящим, он может быть недоступен для всех пациентов с подозрением на РПИ.
лечение
Если врач подозревает EPI, он может назначить лечение заместительной терапией ферментами поджелудочной железы (PERT) и пищевыми добавками, такими как витамин B12, еще до подтверждения диагноза. Фактически, хороший показатель того, что у человека есть EPI, - это улучшение его симптомов после того, как он начал принимать пероральные ферменты, такие как липаза, во время еды.
Утвержденные лекарства
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило шесть лекарств для лечения РПИ. Каждому пациенту необходимо будет работать с врачом, чтобы установить график дозирования, который учитывает любые другие медицинские проблемы, которые у них есть, степень потери функции поджелудочной железы. и тяжесть их симптомов.
Хотя существует несколько различных продуктов, замещающих ферменты поджелудочной железы (PERP), они не совпадают; Каждому пациенту с РПИ необходимо будет найти наиболее подходящий ему PERP.
Определение дозировки
Большинство пациентов начинают прием PERT в разделенных дозах в начале и в середине приема пищи. Такой график дозирования помогает восстановить нормальную секрецию пищеварительных ферментов. Люди с РПИ должны будут находиться под тщательным наблюдением врача, и необходимая им доза PERT может со временем измениться.
Большинство пациентов, принимающих PERT, не испытывают серьезных побочных эффектов. Иногда пациенты сообщают о вздутии живота и газах, когда они впервые начинают принимать ферменты, поскольку их пищеварительная система к ним привыкает, хотя эти побочные эффекты обычно незначительны.
В сочетании с изменением образа жизни и диеты, а также с другими пищевыми добавками для устранения недостатков многие пациенты могут эффективно управлять симптомами РПИ.
Мониторинг изменений
Немедленное лечение пациентов со сниженной функцией поджелудочной железы обычно направлено на восстановление нутритивного статуса и веса. Обычно пациенты могут сделать это под наблюдением врача и не требуют госпитализации. Однако, если они серьезно истощены или не могут принимать пищу через рот, им может потребоваться госпитализация для энтерального питания (зонд для кормления) и внутривенной (IV) гидратации.
Если вам поставили диагноз РПИ, ваш врач может также порекомендовать изменения в диете и образе жизни, такие как сокращение или отказ от курения или употребления алкоголя, поскольку такой образ жизни может способствовать воспалению.
Долгосрочные цели лечения пациентов с РПИ будут зависеть от правильной диагностики и надлежащего лечения основной причины. Ваш врач может захотеть периодически проверять вашу функцию поджелудочной железы. Они также будут продолжать следить за вашим весом и состоянием питания, чтобы убедиться, что вы хорошо питаетесь и не имеете каких-либо пищевых дефицитов.
Многие пациенты с ЭПИ обращаются к диетологу, который может помочь им сохранить здоровый вес и сделать такой выбор питания, который не усугубит их симптомы.
Пациентам с сопутствующими заболеваниями, такими как глютеновая болезнь и диабет, может потребоваться соблюдение специальной диеты.
В редких случаях людям с РПИ и другими заболеваниями или осложнениями может потребоваться операция. Удаление части поджелудочной железы, например, может потребоваться в случае рака поджелудочной железы или серьезного повреждения в результате хронического воспаления. Однако это будет оцениваться лечащим врачом в индивидуальном порядке.
Слово от Verywell
Люди с РПИ часто испытывают ряд симптомов, связанных с определенным дефицитом питания. При правильном диагнозе ЭПИ можно лечить пероральными добавками ферментов, необходимых для пищеварения, которые поджелудочная железа больше не производит. Также важно, чтобы любые основные или связанные состояния также были диагностированы и надлежащим образом лечились. Благодаря заместительной терапии ферментами поджелудочной железы, изменению диеты и образа жизни, а также постоянному мониторингу дефицита питания и любой потребности в добавках большинство людей с EPI могут эффективно управлять этим состоянием.
Это то, что на самом деле делает поджелудочная железа