
Содержание
- Что такое ангиопластика?
- Зачем мне может понадобиться ангиопластика?
- Каковы риски ангиопластики?
- Как мне подготовиться к ангиопластике?
- Что происходит во время ангиопластики?
- Что происходит после ангиопластики?
- Следующие шаги
Что такое ангиопластика?
Ангиопластика - это процедура, используемая для открытия заблокированных коронарных артерий, вызванных ишемической болезнью сердца. Восстанавливает приток крови к сердечной мышце без операции на открытом сердце. Ангиопластика может выполняться в экстренных случаях, например, при сердечном приступе. Или это может быть плановая операция, если ваш лечащий врач сильно подозревает, что у вас болезнь сердца. Ангиопластика также называется чрескожным коронарным вмешательством (ЧКВ).
Для ангиопластики длинная тонкая трубка (катетер) вводится в кровеносный сосуд и направляется к заблокированной коронарной артерии. Катетер имеет крошечный баллончик на конце. Когда катетер установлен, баллон надувается в суженной области сердечной артерии. Это прижимает бляшку или сгусток крови к стенкам артерии, освобождая больше места для кровотока.
Во время операции врач использует рентгеноскопию. Рентгеноскопия - это особый вид рентгеновского снимка, который похож на рентгеновский «фильм». Это помогает врачу обнаружить закупорку сердечных артерий, поскольку контрастный краситель перемещается по артериям. Это называется коронарной ангиографией.
Врач может решить, что вам нужен другой тип процедуры. Это может включать удаление бляшки (атерэктомию) на месте сужения артерии. При атерэктомии врач может использовать катетер с вращающимся наконечником. Когда катетер достигает суженного места в артерии, бляшка разбивается или вырезается, чтобы открыть артерию.
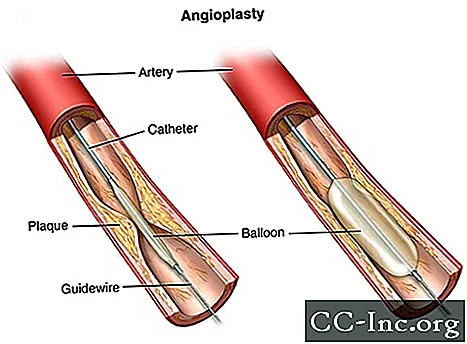
Стенты
Коронарные стенты сейчас используются почти во всех процедурах ангиопластики. Стент представляет собой крошечную расширяемую спираль из металлической сетки. Его вводят в недавно открывшуюся область артерии, чтобы предотвратить сужение или повторное закрытие артерии.
Как только стент будет установлен, ткань начнет покрывать стент, как слой кожи. Стент будет полностью покрыт тканью в течение 3–12 месяцев, в зависимости от того, имеет ли стент лекарственное покрытие или нет. Вам могут прописать лекарства, называемые антиагрегантами, для уменьшения «липкости» тромбоцитов. Тромбоциты - это особые клетки крови, которые собираются вместе, чтобы остановить кровотечение. Лекарство также может предотвратить образование тромбов внутри стента. Ваша медицинская бригада даст конкретные инструкции о том, какие лекарства необходимо принимать и как долго.
Большинство стентов покрыто лекарством, чтобы предотвратить образование рубцовой ткани внутри стента. Эти стенты называются стентами с лекарственным покрытием (DES). Они выделяют лекарство в кровеносный сосуд, которое замедляет разрастание ткани внутри стента. Это помогает предотвратить повторное сужение кровеносного сосуда. Некоторые стенты не имеют этого медицинского покрытия и называются стентами из чистого металла (BMS). У них могут быть более высокие показатели стеноза, но они не требуют длительного приема антиагрегантов. Этот стент может быть предпочтительным для людей с высоким риском кровотечения.
Поскольку стенты могут заблокироваться, важно обсудить со своим лечащим врачом, что вам нужно делать, если после установки стента у вас возникла боль в груди.
Если внутри стента все же образуется рубцовая ткань, может потребоваться повторная процедура. Это может быть баллонная ангиопластика или второй стент. В некоторых случаях лучевая терапия может проводиться через катетер, расположенный рядом с рубцовой тканью, чтобы остановить рост рубцовой ткани и открыть сосуд. Это называется брахитерапией.
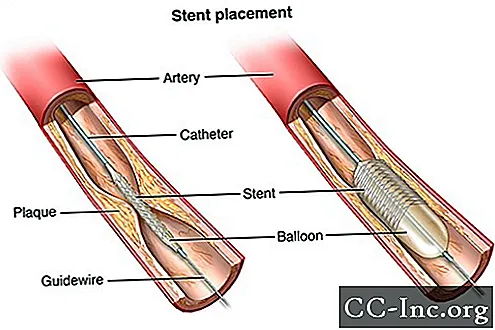
Зачем мне может понадобиться ангиопластика?
Ангиопластика выполняется для восстановления кровотока в коронарной артерии, когда суженная артерия находится в месте, доступном таким образом. Не все болезни коронарных артерий (ИБС) можно лечить с помощью ангиопластики. Ваш врач выберет лучший способ лечения ИБС в зависимости от ваших обстоятельств.
Каковы риски ангиопластики?
Возможные риски, связанные с ангиопластикой, стентированием, атерэктомией и аналогичными процедурами, включают:
Кровотечение в месте введения катетера в тело (обычно в паху, запястье или руке)
Сгусток крови или повреждение кровеносного сосуда от катетера
Сгусток крови в обработанном кровеносном сосуде
Инфекция в месте введения катетера
Ненормальные сердечные ритмы
Острое сердечно-сосудистое заболевание
Инсульт
Боль или дискомфорт в груди
Разрыв коронарной артерии или полное закрытие коронарной артерии, требующее операции на открытом сердце
Аллергическая реакция на используемый контрастный краситель
Поражение почек от контрастного красителя
Вы можете спросить свою медицинскую бригаду о количестве излучения, использованного во время процедуры, и о рисках, связанных с вашей конкретной ситуацией. Рекомендуется вести записи о своем облучении, например о предыдущих сканированиях и других типах рентгеновских лучей, чтобы вы могли сообщить об этом своей медицинской бригаде. Риски, связанные с облучением, могут быть связаны с общим количеством рентгеновских лучей или курсов лечения в течение длительного периода.
Некоторым людям необходимость лежать неподвижно на процедурном столе во время процедуры может вызвать некоторый дискомфорт или боль.
В зависимости от вашего состояния здоровья могут быть и другие риски. Перед процедурой обсудите любые опасения со своим лечащим врачом.
Как мне подготовиться к ангиопластике?
Ваша медицинская бригада объяснит вам процедуру, и вы сможете задать вопросы.
Вам будет предложено подписать форму согласия, которая дает ваше разрешение на выполнение процедуры. Внимательно прочтите форму и задавайте вопросы, если что-то неясно.
Сообщите своему лечащему врачу, если у вас когда-либо была реакция на какой-либо контрастный краситель или если у вас аллергия на йод.
Сообщите своей медицинской бригаде, если вы чувствительны или имеете аллергию на какие-либо лекарства, латекс, ленту, а также местную или общую анестезию.
Следуйте всем полученным инструкциям по отказу от еды и питья перед операцией.
Сообщите своей медицинской бригаде, если вы беременны или думаете, что можете быть беременными. Облучение во время беременности может привести к врожденным дефектам.
Сообщите своему лечащему врачу, если у вас есть пирсинг на груди или животе (животе).
Сообщите своему лечащему врачу обо всех рецептурных и безрецептурных лекарствах, витаминах, травах и добавках, которые вы принимаете.
Сообщите своему лечащему врачу, если у вас в анамнезе есть нарушения свертываемости крови или вы принимаете какие-либо разжижающие кровь лекарства (антикоагулянты или антиагреганты), аспирин или другие лекарства, влияющие на свертываемость крови. Возможно, вам придется отменить некоторые из этих лекарств перед процедурой. Но для плановых процедур ангиопластики ваш врач может попросить вас продолжить прием аспирина и антиагрегантных препаратов, поэтому обязательно спросите.
Ваш поставщик медицинских услуг может запросить анализ крови перед процедурой, чтобы узнать, сколько времени требуется для свертывания крови. Также могут быть сделаны другие анализы крови.
Сообщите своей медицинской бригаде, если у вас есть кардиостимулятор или другое имплантированное устройство.
Перед процедурой можно принять успокаивающее средство, которое поможет вам расслабиться.
В зависимости от состояния вашего здоровья врач может дать вам другие инструкции о том, как подготовиться.
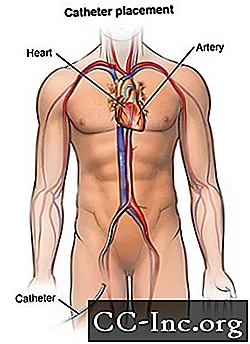
Что происходит во время ангиопластики?
Ангиопластика может быть сделана в рамках вашего пребывания в больнице. Процедуры могут отличаться в зависимости от вашего состояния и практики вашего врача. Большинство людей, которым сделали ангиопластику и установили стент, находятся под наблюдением в больнице в течение ночи.
Обычно ангиопластика следует за этим процессом:
Вас попросят удалить любые украшения или другие предметы, которые могут помешать процедуре. Вы можете носить зубные протезы или слуховой аппарат, если пользуетесь любым из них.
Вас попросят снять одежду и дадут платье.
Перед процедурой вас попросят опорожнить мочевой пузырь.
Если в области введения катетера (часто в области паха) много волос, волосы можно сбрить.
Перед процедурой вам в руку или руку введут капельницу (внутривенную). Он будет использоваться для инъекций лекарств и, при необходимости, для внутривенного введения жидкости.
Вас положат на спину на процедурный стол.
Вы будете подключены к монитору электрокардиограммы (ЭКГ), который регистрирует электрическую активность вашего сердца и отслеживает частоту сердечных сокращений с помощью электродов, которые приклеиваются к вашей коже. Во время процедуры будут контролироваться ваши жизненно важные показатели (частота сердечных сокращений, артериальное давление, частота дыхания и уровень кислорода).
В комнате будет несколько экранов мониторов, на которых будут отображаться ваши жизненные показатели, изображения катетера, проходящего через ваше тело в ваше сердце, и структуры вашего сердца, когда вводится краситель.
Вы получите успокаивающее средство в капельницу, чтобы расслабиться. Однако во время процедуры вы, скорее всего, будете бодрствовать.
Ваш пульс ниже места введения катетера будет проверен и помечен, чтобы можно было легко проверить кровообращение в конечности под местом введения катетера во время и после процедуры.
Местная анестезия будет введена под кожу в месте введения. Это может быть ваша нога, рука или запястье. В течение нескольких секунд после введения местного анестетика вы можете почувствовать какое-то жжение в этом месте.
Как только местная анестезия подействует, интродьюсер или интродьюсер вводится в кровеносный сосуд (часто в пах). Это пластиковая трубка, через которую катетер вводится в кровеносный сосуд и продвигается в сердце.
Катетер будет продет через оболочку в кровеносный сосуд. Врач проведет катетер через аорту в сердце. Будет использоваться рентгеноскопия, чтобы увидеть, как катетер продвигается в сердце.
Катетер будет продет в коронарные артерии. Как только катетер будет установлен, контрастный краситель будет введен через катетер в коронарные артерии, чтобы увидеть суженные участки. Вы можете почувствовать некоторые эффекты, когда контрастный краситель вводится в капельницу. Эти эффекты включают ощущение покраснения, соленый или металлический привкус во рту или кратковременную головную боль. Эти эффекты обычно длятся всего несколько мгновений.
Сообщите своему врачу, если вы чувствуете проблемы с дыханием, потоотделение, онемение, зуд, тошноту или рвоту, озноб или учащенное сердцебиение.
После введения контрастного красителя будет сделана серия быстрых рентгеновских снимков сердца и коронарных артерий. Вас могут попросить сделать глубокий вдох и задержать его на несколько секунд в это время.
Когда врач обнаруживает суженную артерию, катетер продвигается в это место, и баллон надувается, чтобы открыть артерию. В этот момент у вас может быть некоторая боль в груди или дискомфорт, потому что кровоток временно заблокирован надутым баллоном. Любой дискомфорт или боль в груди должны исчезнуть, когда баллон будет спущен. Однако, если вы заметили какой-либо постоянный дискомфорт или боль, например, боль в груди, шее или челюсти, боль в спине, боль в руках, одышку или проблемы с дыханием, немедленно сообщите об этом своему врачу.
Врач может несколько раз надуть и спустить воздушный шар. На этом этапе может быть принято решение установить стент, чтобы артерия оставалась открытой. В некоторых случаях стент может быть введен в артерию до надувания баллона. Затем надувание баллона откроет артерию и полностью расширит стент.
После вскрытия артерии врач сделает измерения, снимки или ангиограммы. Как только будет определено, что артерия открыта в достаточной степени, катетер удаляют.
Оболочка или интродьюсер извлекается, а место введения может быть закрыто с помощью закрывающего устройства, в котором используется коллаген для закрытия отверстия в артерии, с помощью швов или путем ручного давления на область, чтобы предотвратить кровотечение из кровеносного сосуда. . Ваш врач решит, какой метод лучше всего подходит для вас.
Если используется закрывающее устройство, на это место накладывается стерильная повязка. Если используется ручное давление, врач (или ассистент) будет удерживать давление на месте введения, так что сгусток образуется снаружи кровеносного сосуда, чтобы предотвратить кровотечение. Как только кровотечение остановится, на это место накладывают очень тугую повязку.
Персонал поможет вам перелезть со стола на носилки, чтобы вас отвезли в зону восстановления. ПРИМЕЧАНИЕ: если введение было в пах, вам не разрешат сгибать ногу в течение нескольких часов. Если место введения было в руке, ваша рука будет приподнята на подушках и удерживаться прямой, поместив ее в защитный кожух (пластиковая подлокотник, предназначенная для иммобилизации локтевого сустава). Кроме того, пластиковая лента (которая работает как пояс на талии) может быть закреплена вокруг вашей руки рядом с местом введения. Ремешок будет ослаблен через определенные промежутки времени, а затем удален, когда ваш врач решит, что давление больше не требуется.
Что происходит после ангиопластики?
В больнице
После процедуры вас могут отвезти в палату выздоровления для наблюдения или вернуть в больничную палату. В течение нескольких часов после процедуры вы будете оставаться в постели в постели. Медсестра будет следить за вашими жизненно важными показателями, местом введения, кровообращением и ощущениями в пораженной ноге или руке.
Немедленно сообщите медсестре, если вы чувствуете боль в груди, стеснение или любую другую боль, а также ощущение тепла, кровотечения или боли в месте введения.
Постельный режим может варьироваться от 2 до 6 часов в зависимости от вашего состояния. Если врач установил закрывающее устройство, постельный режим может быть короче.
В некоторых случаях интродьюсер или интродьюсер можно оставить в месте введения. В таком случае подставка для кровати будет работать до тех пор, пока не будет удален чехол. После удаления оболочки вам могут дать легкую пищу.
Вы можете часто чувствовать позывы к мочеиспусканию из-за воздействия контрастного красителя и увеличения жидкости. Во время постельного режима вам нужно будет использовать совок или писсуар, чтобы не согнуть пораженную ногу или руку.
По завершении указанного периода постельного режима вы можете вставать с постели. Медсестра поможет вам, когда вы впервые встанете, и проверит ваше кровяное давление, пока вы лежите в постели, сидите и стоите. Вставая, вы должны двигаться медленно, чтобы избежать головокружения от длительного постельного режима.
Вам могут дать обезболивающее от боли или дискомфорта в месте введения или от необходимости лежать ровно и неподвижно в течение длительного времени.
Вам будет предложено пить воду и другие жидкости, чтобы вывести контрастный краситель из вашего тела.
После процедуры вы можете вернуться к своей обычной диете, если врач не примет иное решение.
Скорее всего, после процедуры вы проведете ночь в больнице. В зависимости от вашего состояния и результатов процедуры ваше пребывание может продлиться. Вы получите подробные инструкции по выписке и периоду восстановления.
Дома
Дома проверьте место введения на предмет кровотечения, необычной боли, отека, аномального обесцвечивания или изменения температуры. Небольшой синяк - это нормально. Если вы заметили постоянное или большое количество крови на участке, которое невозможно удержать с помощью небольшой повязки, сообщите об этом своему лечащему врачу.
Если ваш врач использовал закрывающее устройство в месте введения, вам будет предоставлена конкретная информация о типе закрывающего устройства, которое использовалось, и о том, как ухаживать за этим местом. На этом участке под кожей будет небольшой узелок или шишка. Это нормально. Узел должен медленно исчезнуть в течение нескольких недель.
Важно, чтобы место введения было чистым и сухим. Ваш медицинский персонал даст вам конкретные инструкции по купанию. В общем, не принимайте ванну или гидромассажную ванну и не плавайте, пока кожа не заживет.
Вам могут посоветовать не участвовать в каких-либо напряженных занятиях. Ваша медицинская бригада проинформирует вас о том, когда вы можете вернуться к работе и возобновить нормальную деятельность.
Сообщите своей медицинской бригаде, если у вас есть что-либо из следующего:
Лихорадка или озноб
Усиление боли, покраснения, отека, кровотечения или других выделений из места введения.
Похолодание, онемение или покалывание или другие изменения в пораженной руке или ноге
Боль или давление в груди, тошнота или рвота, обильное потоотделение, головокружение или обморок
Ваш врач может дать вам другие инструкции после процедуры, в зависимости от вашей конкретной ситуации.
Следующие шаги
Прежде чем согласиться на тест или процедуру, убедитесь, что вы знаете:
Название теста или процедуры
Причина, по которой вы проходите тест или процедуру
Какие результаты ожидать и что они означают
Риски и преимущества теста или процедуры
Каковы возможные побочные эффекты или осложнения
Когда и где вы должны пройти тест или процедуру
Кто будет проводить тест или процедуру и какова квалификация этого человека
Что бы произошло, если бы вы не прошли тест или процедуру
Любые альтернативные тесты или процедуры, о которых стоит подумать
Когда и как вы получите результат
Кому звонить после теста или процедуры, если у вас есть вопросы или проблемы
Сколько вам придется заплатить за тест или процедуру