
Содержание
Остеоартрит (ОА) - наиболее распространенный тип артрита, от которого страдают миллионы людей во всем мире. Это происходит, когда защитный хрящ, покрывающий концы костей, со временем начинает изнашиваться. ОА может быть первичным или вторичным.Первичный ОА в первую очередь связан со старением, тогда как вторичный ОА - это остеоартрит, вызванный другим заболеванием или состоянием. Примеры состояний, приводящих к вторичному ОА, включают повторную травму или хирургическое вмешательство в структуре сустава, врожденные аномалии (проблемы с суставами при рождении), воспалительный артрит, нарушения обмена веществ и многое другое. Вторичный ОА может поражать как молодых, так и пожилых людей.
ОА известен тем, что вызывает умеренную и тяжелую инвалидность у все большего числа людей во всем мире. Это 11-е самое тяжелое заболевание в мире. Глобальная распространенность только ОА коленного сустава составляет 3,6% населения.
Симптомы остеоартрита
Как первичный, так и вторичный ОА связаны с разрушением суставного хряща, что приводит к трению костей друг о друга, что называется болью между костями. Наиболее частым симптомом, вызываемым ОА, является боль в пораженных суставах, особенно после многократного использования.
Симптомы при остеоартрите проявляются медленно и поражают один или несколько суставов. Однако на ранней стадии ОА не вызывает симптомов.
Когда симптомы вторичного ОА действительно появляются, у вас могут возникнуть:
- Отек и скованность суставов
- Потеря диапазона движений (затрудненное движение пораженных суставов)
- Боль, усиливающаяся при бездействии
- Тепло и болезненность пораженных суставов
- Потеря мышечной массы
- Скрипит или треск в суставах
Вторичный ОА со временем может прогрессировать, особенно если он вызывает воспаление.
Когда остеоартрит является вторичным по отношению к типу аутоиммунного артрита, такого как ревматоидный артрит (РА), синовит - легкое воспаление мягких тканей вокруг суставов - является обычным явлением.
Дополнительными признаками прогрессирования ОА являются:
- Изношенный хрящ
- Уменьшение расстояния между стыками
- Теплые и воспаленные суставы
- Уменьшение нормальной смазочной жидкости для суставов
- Костные разрастания и трение костей о кость
Если у вас прогрессирует остеоартроз, вы будете испытывать боль и дискомфорт при движении пораженных суставов. Боль часто бывает настолько сильной, что мешает вам заниматься повседневными делами.
Общие симптомы остеоартрита
Причины
В отличие от первичного OA, вторичный OA имеет определенную причину. Это также происходит у молодых людей, обычно младше 35 лет.
Ниже приведены основные состояния, которые являются факторами риска, связанными с вторичным ОА.
Совместные травмы
Повторяющиеся переломы костей увеличивают вероятность развития остеоартрита. Это также может вызвать заболевание раньше. Это часто встречается у людей, которые постоянно нагружают один сустав или группу суставов, например, в определенных профессиях. Фактически, род занятий является основным фактором риска развития остеоартрита коленного сустава, особенно на тех работах, где повторяющиеся сгибания в коленях являются нормой.
Врожденные деформации суставов
Иногда человек рождается с аномально сформированными суставами, называемыми врожденными аномалиями, которые уязвимы для травм, потери суставного хряща и ранней дегенерации.
Примером состояния врожденной деформации сустава является врожденная дисплазия тазобедренного сустава. Это происходит, когда тазобедренный сустав не полностью покрывает шарообразную часть верхней части бедренной кости, что приводит к вывиху тазобедренного сустава - частично или полностью. У человека с дисплазией тазобедренного сустава в более позднем возрасте может развиться тяжелый остеоартрит.
Аутоиммунный воспалительный артрит
Заболевания, вызывающие воспаление хрящевой ткани, в конечном итоге приводят к повреждению суставов и развитию остеоартрита. Одно из таких состояний - ревматоидный артрит (РА).
Ревматоидный артрит чаще всего связан с вторичным ОА. РА - это аутоиммунное заболевание, которое может поражать не только суставы человека. У некоторых людей это может также повлиять на другие системы организма, включая сердце, легкие, кровеносные сосуды, кожу и глаза.
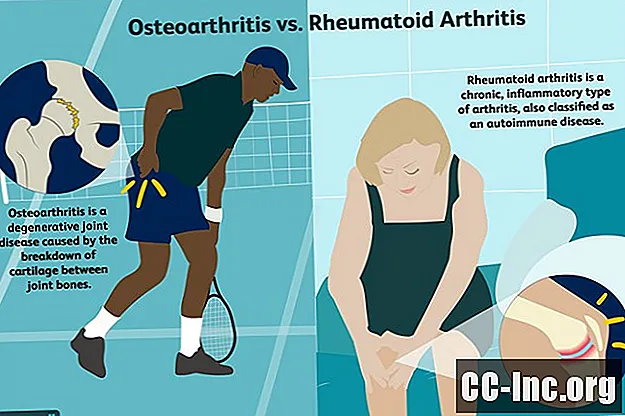
Ревматоидный артрит является аутоиммунным заболеванием, когда иммунная система по ошибке атакует здоровые ткани собственного тела. Его связь со вторичным ОА начинается, когда ревматоидный артрит вызывает воспаление синовиальной оболочки - мягких тканей, выстилающих суставы, - в конечном итоге повреждая хрящ и снижая стабильность суставов.
Один отчет за 2017 год в журнале Артрит и хрящ отмечает, что вторичный ОА является более серьезной проблемой, чем воспаление у пациентов с ревматоидным артритом. По мнению авторов исследования, РА может быть хуже у людей с вторичным ОА. Авторы предлагают врачам учитывать измерения повреждений суставов и дистресса при принятии клинических решений для своих пациентов.
В исследовании, опубликованном в 2019 г. Анналы ревматических болезней обнаружил высокую распространенность вторичного ОА коленного сустава у людей с ревматоидным артритом. Здесь исследователи проанализировали истории болезни 565 человек с ревматоидным артритом в условиях клиники ревматологии. Они изучили симптомы болезни, историю болезни, медицинские осмотры, а также результаты ультразвукового и рентгенологического исследования. В конечном итоге исследователи определили, что у 71% участников исследования был вторичный ОА коленного сустава, который чаще встречался с повышенной активностью и утренней скованностью, а также с увеличением продолжительности ревматоидного артрита.
Заболевания хрящей или костей
Любое количество состояний, влияющих на структуру хряща или кости, может вызвать вторичный остеоартрит. Это может включать акромегалию и болезнь Педжета.
- Акромегалия вызывает избыток гормона роста человека, в результате чего голова, лицо, руки, ноги и / или органы постепенно увеличиваются в размерах. Проблемы с костями и хрящами, воспаление и постепенное перерождение из-за акромегалии могут в конечном итоге привести к остеоартриту.
- Болезнь Педжета, состояние, нарушающее нормальное формирование костей, приводит к тому, что кости со временем становятся слабыми и деформируются. По данным Национального института здоровья, остеопороз и связанные с ним заболевания костей, люди с болезнью Педжета часто страдают остеоартритом. Болезнь Педжета вызывает остеоартрит, если он меняет форму костей, заставляет длинные кости искривляться и сгибаться, оказывает давление на суставы, изменяет кривизну позвоночника и / или смягчает таз, что снижает стабильность тазобедренных суставов.
Метаболические нарушения
Нарушения обмена веществ являются результатом аномальных химических реакций в организме, которые изменяют нормальный метаболический процесс. Один отчет за 2016 год в Журнал ортопедии сообщил о ранее опубликованном анализе Национального исследования здоровья и питания (NHANE), в котором было обнаружено, что 59% населения страдает метаболическим синдромом наряду с остеоартрозом.
Примерами метаболических нарушений, связанных с ОА, являются гипертония и сахарный диабет. Слишком много железа в организме из-за состояния, называемого гемохроматозом, является еще одним метаболическим состоянием, которое может предрасполагать к ОА в общих суставах, таких как колени. Это также может повлиять на суставы, которые обычно не поражаются первичным ОА, такие как большие суставы кисти (суставы MCP), плечи или лодыжки.
Диагностика
Независимо от того, есть ли у человека первичный или вторичный остеоартрит, процесс диагностики одинаков. Тестирование на ОА может включать:
- Кровавая работа: Не существует анализа крови, который может поставить диагноз ОА, но анализы крови делают, чтобы исключить состояния, вызывающие вторичный ОА, и другие артритные состояния, которые могут имитировать ОА.
- Рентгеновские лучи: Рентген пораженных суставов помогает в диагностике ОА. Рентгенологические исследования, связанные с ОА, покажут потерю суставного хряща, сужение суставной щели между соседними суставами и костные шпоры. Рентген также может исключить другие причины вашей боли, а также помочь вашему врачу определить, можете ли вы нужна операция.
- Магнитно-резонансная томография (МРТ): МРТ использует радиоволны и сильное магнитное поле для получения подробных изображений костей, хрящей и других мягких тканей. МРТ-сканирование используется для диагностики ОА в более серьезных случаях.
- Артроцентез: Часто это делается в кабинете врача, это связано с использованием стерильной потребности для удаления суставной жидкости для анализа. Анализ суставной жидкости может диагностировать или исключить воспалительный артрит. Удаление суставной жидкости также может помочь облегчить боль, отек и воспаление.
- Артроскопия: Если ваш врач обнаружит или подозревает, что у вас может быть повреждение суставов или хрящей, может быть проведена артроскопия. Это включает в себя введение трубки с прикрепленной к ней небольшой камерой, чтобы исследовать суставную щель на предмет аномалий и повреждений хряща. Некоторые повреждения можно исправить во время этой процедуры, и большинство людей, перенесших артроскопическую операцию, обычно восстанавливаются быстрее, чем те, кто перенес открытую операцию на суставах.
Ваш врач также захочет тщательно проанализировать появление, расположение, степень и продолжительность совместных симптомов.
Костные образования в суставах характерны для остеоартроза. Кроме того, узлы - либо узлы Бушара, либо узлы Гебердена, либо и то и другое - на пальцах и бурситах на ногах также могут помочь в диагностике ОА.
Дифференциальная диагностика остеоартрозалечение
Лечение вторичного ОА начинается с устранения первопричины и контроля над ней. В следующий раз ваш врач сосредоточится на лечении вашего ОА, и лечение зависит от симптомов, тяжести и личных предпочтений или потребностей.
Лечение обычно начинается с простых и неинвазивных методов лечения. Вам потребуется более интенсивное лечение, если симптомы не поддаются лечению безрецептурным лечением и изменением образа жизни. Некоторым людям может потребоваться физиотерапия, более сильные обезболивающие и хирургическое вмешательство для лечения тяжелого ОА.
- Безрецептурные обезболивающие: Некоторые виды безрецептурных препаратов могут помочь облегчить симптомы ОА. Тайленол (ацетаминофен) - безрецептурное болеутоляющее. Хотя он может помочь уменьшить боль, он не помогает при воспалении, а прием слишком большого количества может вызвать повреждение печени. Нестероидные противовоспалительные препараты (НПВП) могут помочь при множественных симптомах ОА, включая боль и воспаление. Безрецептурные НПВП включают аспирин, ибупрофен и напроксен. Поговорите со своим врачом о том, безопасно ли вам принимать безрецептурные НПВП, потому что они известны серьезными побочными эффектами, включая проблемы с желудком, сердечно-сосудистые заболевания, проблемы с кровотечением, а также повреждение печени или почек. Использование местных НПВП (нанесенных на кожу) может снизить риск побочных эффектов.
- Изменения образа жизни: Многие люди могут контролировать симптомы остеоартрита с помощью основных изменений образа жизни. Это может включать потерю веса, сохранение активности, отказ от курения, отдых, когда суставы опухшие и болят, а также использование удержания и холодовой терапии для облегчения боли и отека. Поговорите со своим врачом о том, какие изменения образа жизни могут быть лучше всего в вашей уникальной ситуации.
- Лечение по рецепту: Иногда безрецептурных обезболивающих недостаточно, чтобы уменьшить боль и отек или улучшить качество жизни. В этом случае ваш врач может назначить более сильные лекарства для снятия симптомов. Кортикостероиды помогают уменьшить воспаление, что уменьшает боль и отек. При ОА кортикостероиды обычно вводятся в виде инъекций врачом или медсестрой. Ваш врач также может назначить более сильные НПВП для уменьшения боли. НПВП, отпускаемые по рецепту, доступны в более сильных дозах и действуют в течение более длительного периода. И кортикостероиды, и НПВП вызывают серьезные побочные эффекты. Поговорите со своим врачом о лучших способах снизить риск побочных эффектов НПВП.
- Физиотерапия: Физическая терапия может быть полезна при лечении ОА. Это может помочь в укреплении мышц, увеличении диапазона движений, уменьшении боли в суставах и их скованности, а также в улучшении равновесия и походки. Физиотерапевт также может порекомендовать вспомогательные устройства, такие как скобы, шины, трость или ходунки, для поддержки ослабленных суставов, снятия давления с поврежденных суставов и уменьшения боли.
- Операция: В тяжелых случаях ОА может потребоваться операция по замене или восстановлению поврежденных суставов. Существует несколько типов хирургических вмешательств, включая замену суставов, перестройку костей, сращивание костей и артроскопические операции.
Есть много вариантов лечения ОА. Поработайте со своим врачом, чтобы найти подходящие методы лечения для вашей уникальной ситуации.
Эффективное лечение остеоартритаПрофилактика
Вы можете многое сделать, чтобы предотвратить вторичный ОА. Один из основных способов - управлять факторами риска заболевания. Это включает в себя лечение любого состояния, которое увеличивает риск вторичного ОА. Здоровый образ жизни также может снизить риск развития вторичного ОА.
Например, по данным Arthritis Foundation, диабет может быть значительным фактором риска для ОА. Высокий уровень глюкозы может ускорить процесс, который делает хрящ жестким, а диабет также может вызвать воспаление, что также ускоряет потерю хряща. Контроль диабета и регулирование уровня сахара могут предотвратить остеоартроз.
Внесение определенных изменений в образ жизни может помочь улучшить здоровье суставов и предотвратить остеоартроз.
Поддержание здорового образа жизни включает в себя много отдыха и достаточное количество сна, соблюдение здорового питания и контроль веса, отказ от курения и умеренное употребление алкоголя.
Слово от Verywell
Прогноз вторичного остеоартрита зависит от пораженных суставов и степени тяжести ОА. В настоящее время не существует лечения, модифицирующего заболевание, которое могло бы уменьшить эффекты вторичного ОА. Это означает, что лечение направлено на устранение боли и других симптомов остеоартрита, а также на лечение основного состояния.
Хотя нет лекарства от остеоартрита, перспективы лечения могут быть положительными. Вы не должны игнорировать симптомы хронической боли в суставах и их скованности. Чем раньше вы поговорите со своим врачом, тем раньше вы сможете начать лечение и улучшить качество своей жизни.