Содержание
Диабетическая ретинопатия, осложнение диабета 1 и 2 типа, которое влияет на зрение, является наиболее частой причиной ухудшения зрения и слепоты среди взрослых в Соединенных Штатах. По данным Центров по контролю и профилактике заболеваний (CDC), более 7 миллионов человек страдают диабетической ретинопатией, и ожидается, что к 2050 году это заболевание почти удвоится. Состояние возникает в результате повреждения кровеносных сосудов сетчатки - светочувствительных. слой ткани в задней части глаза. Основным фактором риска этого состояния является плохо контролируемый уровень глюкозы (сахара) в крови.Диабетическая ретинопатия возникает в результате повреждения кровеносных сосудов сетчатки.
Диабетическая ретинопатия поражает оба глаза и обычно проходит четыре фазы. На ранних стадиях заболевание может вызывать незначительные симптомы, если таковые имеются. По мере прогрессирования могут развиваться такие симптомы, как помутнения и помутнение зрения, которые, если их выявить на ранней стадии, можно лечить с помощью осторожного лечения диабета. На более поздних стадиях диабетической ретинопатии может потребоваться лазерное лечение или хирургическое вмешательство. Без лечения диабетическая ретинопатия может привести к полной потере зрения.
Этапы и симптомы
Диабетическая ретинопатия проходит четыре стадии, каждая из которых различается по степени и типу повреждения сетчатки.
| Этапы диабетической ретинопатии | |
|---|---|
| стадия | Возникший ущерб |
| Легкая непролиферативная диабетическая ретинопатия (NPDR) | Небольшие отеки, называемые микроаневризмами, из которых жидкость может просачиваться в сетчатку |
| Умеренная непролиферативная диабетическая ретинопатия | Изменения в кровеносных сосудах препятствуют доставке крови к сетчатке, вызывая отек, называемый диабетическим макулярным отеком (DME). |
| Тяжелая непролиферативная диабетическая ретинопатия | Увеличение закупорки сетчатки, лишая ее крови, необходимой для роста новых сосудов; в тех областях, где это происходит, появляются белки, называемые факторами роста. |
| Пролиферативная диабетическая ретинопатия (ПДР) | Полная закупорка, ведущая к росту аномальных и хрупких кровеносных сосудов внутри сетчатки, а также стекловидного тела (прозрачное желеобразное вещество в центре глаза). Может образоваться рубцовая ткань, которая, в свою очередь, может привести к отрыву сетчатки от ткани под ней - состояние, называемое отслоением сетчатки, которое может привести к постоянной слепоте. |
На ранней стадии диабетической ретинопатии человек, у которого развивается это заболевание, не будет знать, что с его или ее глазами что-то не так. Однако по мере развития болезни начнут появляться следующие симптомы:
- Плавающие (пятнышки, пятна, точки или другие формы, которые кажутся плавающими в поле зрения)
- Затуманенное зрение
- Фокус, который входит и выходит
- Нарушение цветового зрения
- Блокировка зрения (обычно из-за большого кровоизлияния в глаз)
- Проблемы со зрением ночью
- Потеря зрения
Причина
Диабетическая ретинопатия возникает, когда уровень глюкозы в крови не контролируется должным образом. Это связано с тем, что здоровая функция сетчатки, поглощающая свет и отправляющая сигналы через зрительный нерв в мозг, который интерпретируется как то, что мы видим, зависит от обильного кровоснабжения кровеносных сосудов. Высокий уровень сахара в крови (гипергликемия) ослабляет кровеносные сосуды, что приводит к утечке жидкости в сетчатку и стекловидное тело и росту новых слабых кровеносных сосудов, как описано выше.
Чем дольше человек страдает неконтролируемым диабетом, тем выше вероятность развития диабетической ретинопатии. Женщины с диабетом, которые забеременели или у которых развивается гестационный диабет, подвергаются повышенному риску, как и люди латиноамериканского, индейского или афроамериканского происхождения. Курение также увеличивает риск диабетической ретинопатии.
Определенные осложнения диабета связаны с развитием диабетической ретинопатии, особенно с высоким кровяным давлением (гипертонией) и высоким уровнем холестерина.
Диагностика
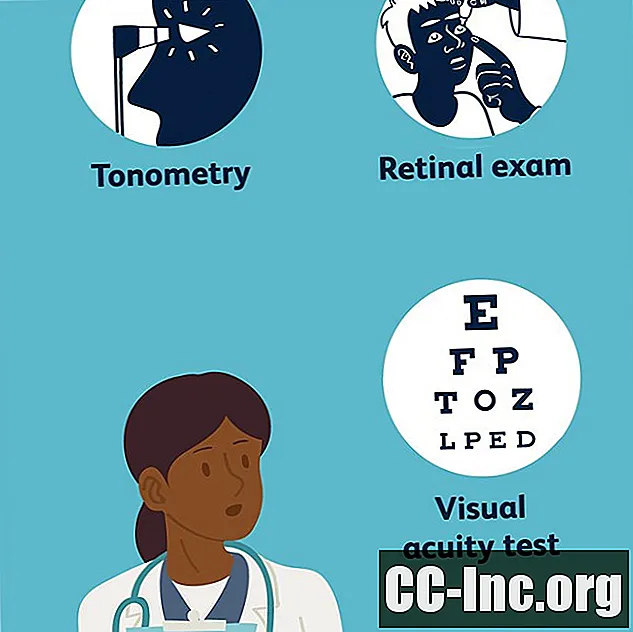
Единственный способ диагностировать диабетическую ретинопатию - это всестороннее обследование глаз. По данным Национального института глаз, из нескольких стандартных тестов, проводимых во время осмотра глаз, те, которые помогут установить диагноз диабетической ретинопатии, это:
- Острота зрения, который определяет, насколько хорошо человек может видеть на разных расстояниях с помощью диаграммы зрения
- Тонометрия, мера давления внутри глаза
- Обследование сетчатки глаза, в котором капли помещаются в глаз, чтобы зрачки расширились, что позволяет врачу хорошо видеть сетчатку. Он или она сможет увидеть изменения в кровеносных сосудах или утечки из них; предупреждающие признаки протекающих кровеносных сосудов, такие как жировые отложения; отек макулы; изменения хрусталика глаза; и повреждение нервной ткани.
Другие тесты, которые иногда выполняются при подозрении или диагностировании диабетической ретинопатии, включают:
- Оптическая когерентная томография (ОКТ), неинвазивная технология визуализации, используемая для получения изображений поперечного сечения сетчатки с высоким разрешением
- Флюоресцентная ангиограмма, в котором флуоресцентный краситель, вводимый в кровоток (обычно через вену на руке), проходит через кровоток к сосудам сетчатки. Затем можно сделать снимки сетчатки и использовать их для определения конкретных проблемных областей.
лечение
Как лечить диабетическую ретинопатию, во многом зависит от того, какой стадии она достигла. На раннем этапе лечения может не потребоваться, кроме тщательного наблюдения за здоровьем глаз и принятия мер для улучшения контроля над диабетом. Улучшение контроля уровня сахара в крови часто может замедлить прогрессирование повреждения сетчатки.
Однако, если диабетическая ретинопатия достигает запущенной стадии, может потребоваться немедленное хирургическое вмешательство. По данным клиники Майо, это:
- Фотокоагуляция, также известное как фокальное лазерное лечение, при котором лазеры используются для остановки или замедления утечки из аномальных кровеносных сосудов. Это лечение, которое обычно проводится в кабинете врача или офтальмологической клинике, вряд ли вернет нечеткое зрение к нормальному состоянию, но поможет предотвратить его ухудшение.
- Панретинальная фотокоагуляция, другая процедура с использованием лазера, которую иногда называют лечением рассеянным лазером. Цель состоит в том, чтобы уменьшить аномальные кровеносные сосуды. Также это можно сделать в кабинете врача или в офтальмологической клинике. Это может привести к потере периферического или ночного зрения.
- Витрэктомия, при котором в глазу делается крошечный разрез, чтобы удалить кровь из стекловидного тела, а также рубцовую ткань, которая может тянуть сетчатку. Витрэктомия выполняется в хирургическом центре или больнице под местной или общей анестезией.
- Анти-VEGF терапия. Эта процедура включает в себя инъекцию лекарств, называемых ингибиторами фактора роста эндотелия сосудов (VEGF), в стекловидное тело глаза, чтобы помочь остановить рост новых кровеносных сосудов. Ингибиторы VEGF работают, блокируя эффекты сигналов роста, которые организм посылает для создания новых кровеносных сосудов. Иногда наряду с панретинальной фотокоагуляцией используется терапия анти-VEGF. Хотя исследования анти-VEGF-терапии при лечении диабетической ретинопатии многообещающи, этот подход еще не считается стандартным.
Слово от Verywell
Как и в случае со многими осложнениями диабета, вполне возможно предотвратить диабетическую ретинопатию и другие проблемы с глазами, связанные с заболеванием, до того, как потребуются такие меры, как хирургическое вмешательство. Самое эффективное, что вы можете сделать, - это управлять диабетом в соответствии с указаниями врача. Это будет означать здоровое питание с упором на продукты с низким содержанием углеводов и калорий и богатые питательными веществами; физическая активность; если вы курите, избавьтесь от привычки; регулярно контролировать уровень сахара в крови; и принимать инсулин или любые лекарства, которые вам прописали, в точном соответствии с предписаниями врача. Вы также должны проявлять инициативу в отношении здоровья глаз: регулярно проходите обследование и, если вы заметили какие-либо изменения зрения, немедленно обратитесь к окулисту.