
Содержание
- Хирургия шеи при симптомах радикулопатии
- Артропластика диска - нужно ли сохранять движение в позвоночнике?
- Артропластика диска против обычных операций на шее
- Передняя дискэктомия шейки матки со спондилодезом и без него
- Передняя дискэктомия шейки матки с помощью спондилодеза
- Стоит ли соглашаться на Fusion?
- Ламинофораминотомия при симптомах цервикальной радикулопатии
- Преимущества заднего доступа к хирургии шеи
Шейная радикулопатия - это состояние, при котором один или несколько корешков спинномозговых нервов на шее раздражаются или сдавливаются. Это может быть вызвано грыжей межпозвоночного диска, артритом или стенозом позвоночника или другими состояниями.
Корешки спинномозговых нервов - это пучки нервных волокон, которые выходят из основного спинного мозга. По одному с каждой стороны на каждом уровне спинного мозга. От корня периферические нервы ответвляются во все области тела, чтобы передавать сообщения ощущений, а также движения.
Хирургия шеи при симптомах радикулопатии

Вам нужна операция по поводу шейной радикулопатии?
Короткий ответ: возможно, хотя, согласно обзору шейной радикулопатии 2011 года, опубликованному Больницей специальной хирургии (в их журнале), в большинстве случаев пациенты поправляются без нее.
Авторы сообщают, что как пассивные, так и активные безоперационные методы лечения могут помочь пациентам избежать инвазивных процедур. Но, по их словам, операция может потребоваться, когда радикулопатия сопровождается нарушением движений или изнуряющей болью, которая не реагирует ни на консервативное лечение, ни на время. Авторы признают, что другие причины для хирургического вмешательства - это когда симптомы радикулопатии выводят из строя, а ваша шея также нестабильна.
Если какой-либо из этих сценариев описывает ваш опыт, вы можете узнать, какие типы операций обычно выполняются людям с шейной радикулопатией. В упомянутом выше обзоре описаны два типа инвазивных процедур. К ним относятся передняя шейная декомпрессия (ACD) и ее вариант со спондилодезом (ACDF), а также задняя цервикальная ламинофораминотомия.
Третий вид хирургии, артропластика диска, появился недавно, но многообещающий. Об этом мы поговорим дальше.
Артропластика диска - нужно ли сохранять движение в позвоночнике?

Артропластика диска - одно из многих названий операции по замене межпозвоночного диска - представляет собой новый тип процедуры для уменьшения симптомов радикулопатии. Его чаще используют в области шеи, чем в пояснице, хотя производство искусственных дисков для поясницы также является серьезной отраслью. Возможно, причина того, что артропластика диска выполняется чаще в области шеи, чем в нижней части спины, заключается в том, что шея поддается переднему или переднему участку, что предпочитают многие хирурги (более подробно это обсуждается в следующем разделе. )
Как следует из названия, в процедуре замены диска протез, имитирующий форму и функцию естественного диска, вставляется взамен изношенного. Конечно, старый диск удаляется, а область очищается перед установкой искусственного.
Артропластика диска также называется «хирургией позвоночника с сохранением движения». Наиболее распространенные типы хирургических вмешательств обычно включают слияние области, что исключает возможность когда-либо снова сместить эту область после завершения процедуры.
Но с искусственным диском движение должно сохраняться. Но на самом деле реализация обещанных преимуществ сохранения движения не является надежным, и вполне возможно, что вы можете пройти эту операцию и выйти из нее, не имея возможности пошевелить шеей.
Подобно другим процедурам на позвоночнике, замена диска используется для лечения шейной радикулопатии и дискогенной боли. Их также используют для ревизионных операций.
Артропластика диска против обычных операций на шее
Является ли артропластика диска лучшим вариантом по сравнению с проверенными процедурами на позвоночнике?
Жюри пока еще нет, но эксперты Medscape сообщают, что по состоянию на 2014 год не существует доказательств того, что сохранение движения - главное преимущество, рекламируемое защитниками, - приводит к предотвращению или уменьшению дегенеративных изменений над и под местом операции.
Этот тип дегенерации называется дегенерацией соседнего сегмента или ASD, и его риск является камнем преткновения для других типов хирургии. Снижение вероятности появления ДМПП в суставах выше или ниже исходного места спондилодеза, по мнению сторонников замены диска, является первой причиной разработки артропластики диска.
С того времени было выпущено больше исследований и обзоров исследований. Исследование долгосрочных эффектов артропластики диска, опубликованное в февральском выпуске журнала Позвоночник обнаружили, что через 7 и 10 лет после процедуры устройства все еще работали, и результат артропластики был сопоставим с результатами традиционной процедуры ACDF для симптомов радикулопатии в те же сроки.
Другое исследование Shangguan, опубликованное в мартовском выпуске журнала PLoS One, обнаружили, что артропластика диска сокращает время, в течение которого пациенты находятся в операции, а также приводит к лучшему диапазону движений в месте операции.
За исключением этих двух показателей, результаты операции по замене диска были аналогичны или сопоставимы с результатами ACDF, но не лучше. К таким показателям относятся, сколько крови теряется во время процедуры, оценка боли в шее и руке после операции, а также проблемы, называемые «побочными эффектами», которые возникают позже, также в послеоперационном периоде.
И, наконец, иногда бывает не так просто заменить всего один диск. Часто людям с шейной радикулопатией или дискогенной болью требуется лечение более чем на одном уровне.
Мета-анализ 2017 года, опубликованный в Европейский журнал позвоночника которые сравнивали артропластику диска с ACDF на двух смежных уровнях, обнаружили, что процедуры примерно одинаковы с точки зрения большинства хирургических результатов. При этом диапазон движений пациентов был немного лучше у тех, кому заменили диски. Но даже с этими результатами авторы предупреждают, что использование замены диска более чем на одном уровне позвоночника считается «спорным».
Передняя дискэктомия шейки матки со спондилодезом и без него
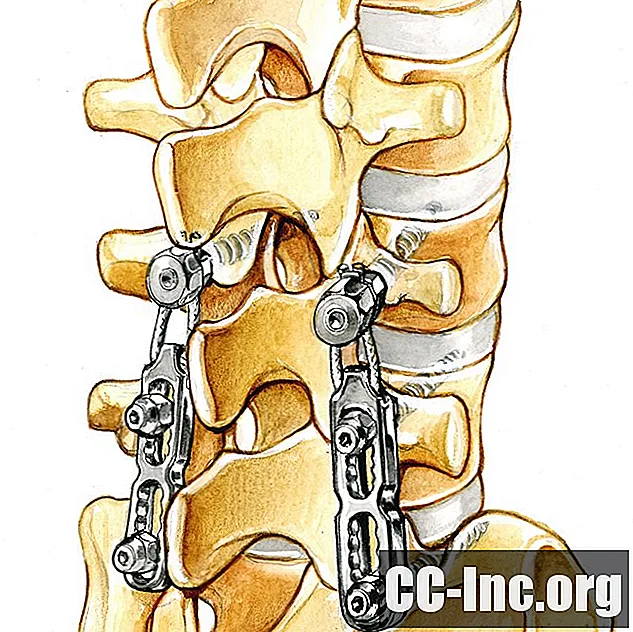
Первой и, вероятно, наиболее распространенной операцией по поводу симптомов шейной радикулопатии является передняя декомпрессия шейки матки, также известная как ACD. В этой операции диск удаляется, чтобы уменьшить давление на корешок спинномозгового нерва.
И, как мы поговорим ниже, слияние также осуществляется с помощью ACD, и в этом случае используется аббревиатура ACDF.
Передняя шейная дискэктомия - это процедура, при которой хирург разрезает шею спереди (точнее, в области горла), чтобы достать и удалить поврежденный материал межпозвонкового диска. При передней цервикальной дискэктомии мышцы шеи отводятся, чтобы обнажить несколько структур, а именно трахею, пищевод, диск и кости позвоночника.
Авторы упомянутого ранее обзора говорят, что в целом хирурги предпочитают передний доступ, потому что он дает им наилучшую возможность восстановить естественный изгиб шеи, стабилизировать позвоночник и предсказуемо декомпрессировать корешок спинномозгового нерва.
Передняя дискэктомия шейки матки с помощью спондилодеза
Передняя декомпрессия шейки матки выполняется со спондилодезом и без него, но большинство хирургов предпочитают спондилодез.
Тем не менее, «на предохранитель или не плавка» решение для 1- или 2-уровня ДС хирургических операций является спорной темой среди специалистов отдела позвоночника. Исследование 2017 г., опубликованное в Журнал нейрохирургии: позвоночник обнаружили, что чем больше уровней декомпрессировано и слито, тем выше риск послеоперационной боли в шее и руке, а также других проблем.
По словам авторов, установка оборудования, то есть пластин, клеток, винтов и т. Д., Может повысить ваши шансы на успешную сварку. Авторы также говорят, что оборудование может помочь уменьшить проблемы с осанкой (в частности, кифоз), а также некоторые типы осложнений при пересадке кости.
Обычно, когда у вас сливается более одного уровня, ваш хирург будет использовать переднюю пластину. Это сделано для вашей безопасности и успеха процедуры.
Но осложнения случаются и случаются. В этом случае ваш врач может предложить удаление старого оборудования из операции ACDF, что потребует еще одной инвазивной процедуры.
Стоит ли соглашаться на Fusion?
Это сложный вопрос, который зависит от множества факторов. Опять же, если ваш хирург работает на нескольких смежных уровнях позвоночника, ответ может быть положительным. Но обзор литературы, опубликованный в 2012 г. Открытый ортопедический журнал обнаружил минимальную разницу между результатами ACD и ACDF. Те же исследователи обнаружили лишь ограниченные доказательства того, что слияние вместе с операцией ACD (то есть ACDF) дало лучшие хирургические результаты, чем полная ACD.
Лучше всего тщательно обсудить ваши варианты с хирургами и получить второе мнение, если у вас есть вопросы или опасения по поводу этого важного решения.
Замена диска или спондилодез?Ламинофораминотомия при симптомах цервикальной радикулопатии

Следующая наиболее распространенная операция по поводу радикулопатии шейки матки, называемая задней цервикальной ламинофораминотомией, предполагает задний, или задний, доступ.
Прежде чем вы откажетесь от этого устрашающего термина, давайте разберемся с ним, чтобы понять, о чем идет речь. Как мы уже говорили, задний относится к доступу со спины, а шейный - к вашей шее. Суффикс –отомия означает разрезать, но не обязательно удалять.
Термины «ламино» и «форамино» относятся к областям позвоночника и / или позвоночника.
- Пластинка - это часть костного кольца в задней части отдельного позвонка. Пластинка простирается позади поперечного отростка на одной стороне позвонка до основания остистого отростка сзади на той же стороне.
- Термин foramina означает отверстие, а когда мы говорим о позвоночнике, он относится к отверстиям по обе стороны от позвоночника на каждом уровне, образованным парами соседних, расположенных друг над другом (1 верхний и 1 нижний) позвонков. В отверстиях находится корешок спинномозгового нерва, а пластинка - это часть отдельной кости, которая образует крышу и дно отверстия.
Если снова собрать все вместе, термин «задняя цервикальная ламинофораминотомия» - это процедура, при которой хирург проникает через заднюю часть шеи, чтобы разрезать, но не обязательно удалить одну, две или обе эти области позвоночника; это будет пластинка, которая расположена в задней части отдельной кости, а также одно или несколько отверстий сбоку.
Эта процедура делается для того, чтобы освободить место для нервов. Цель операции - обеспечить беспрепятственное прохождение нервов через отверстия. Считается, что при удалении костного материала из пластинки и / или отверстий позвоночник «декомпрессируется».
Преимущества заднего доступа к хирургии шеи
Преимущества использования заднего доступа заключаются в том, что спондилодез, как правило, не требуется, и хирург может поддерживать хороший баланс и выравнивание позвоночника.
Недостатком является то, что объем декомпрессии, которую можно выполнить в такой хирургии, ограничен. Следовательно, согласно обзору, упомянутому выше, лучшим применением заднего доступа может быть удаление мягких фрагментов диска, которые вызывают нейрофораминальный стеноз позвоночного канала, состояние, которое может вызывать и действительно вызывает шейную радикулопатию.
Когда доходит до этого, выбор операции больше связан с предпочтительной техникой вашего хирурга и способностью поддерживать выравнивание и баланс позвоночника во время и после процедуры, завершается обзор.