
Содержание
- Что такое острый коронарный синдром
- Отличие NSTEMI от STEMI
- Первая помощь
- Что происходит после стабилизации состояния
ИМбпST, ИМпST и третье состояние, называемое нестабильной стенокардией, - все это формы острого коронарного синдрома (ОКС). Со своей стороны, ACS определяется как любое состояние, вызванное внезапным сокращением или блокировкой кровотока к сердцу.
Что такое острый коронарный синдром
Все формы ACS обычно вызваны разрывом бляшки в коронарной артерии, что приводит либо к частичной, либо к полной обструкции сосуда. В зависимости от степени обструкции ACS можно разделить на три типа.
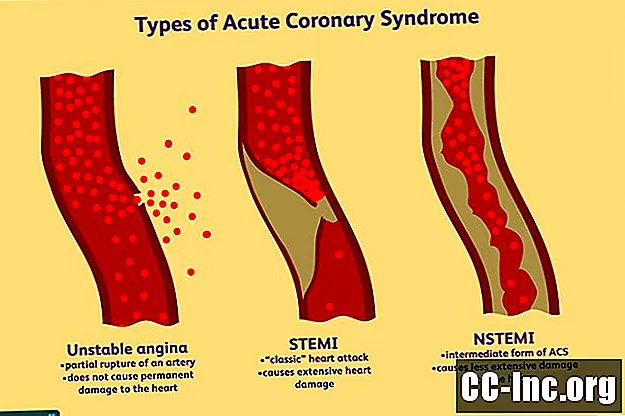
- Нестабильная стенокардия - это частичный разрыв артерии, вызывающий боли в груди. В отличие от стабильной стенокардии (которая возникает при физических нагрузках), нестабильная стенокардия может возникнуть в любое время и считается более серьезной. Несмотря на свои симптомы, нестабильная стенокардия не вызывает необратимого повреждения сердца.
- При ИМпST, который считается «классическим» сердечным приступом, разорванная бляшка полностью или почти полностью блокирует главную коронарную артерию, что приводит к обширному повреждению сердца.
- При NSTEMI, который считается «промежуточной» формой ACS, закупорка либо возникает в малой коронарной артерии, либо вызывает частичную обструкцию большой коронарной артерии. Хотя симптомы могут быть такими же, как и при ИМпST, повреждение сердца будет гораздо менее обширным.
ИМбпST и нестабильная стенокардия часто прогрессируют до «полного» сердечного приступа в течение нескольких часов или месяцев.
Отличие NSTEMI от STEMI
Диагноз NSTEMI обычно ставится, когда у человека наблюдаются симптомы нестабильной стенокардии. Мы можем отличить ИМпST от ИМбпST по показаниям электрокардиограммы (ЭКГ) в так называемом «сегменте ST». В нормальных условиях сегмент ST - это ровная линия, которую мы видим на ЭКГ между ударами сердца. Во время сердечного приступа сегмент ST повышен. Таким образом, ИМбпST получил свое название, потому что нет свидетельств элевации сегмента ST.
Поскольку NSTEMI вызывает повреждение сердечной мышцы, врачи все равно будут считать это сердечным приступом (некоторые могут сказать, что это «легкий» сердечный приступ). При этом ИМбпST имеет больше общего с нестабильной стенокардией и, как таковой, обычно имеет лучшие результаты.
ИМпST редко является предшественником ИМпST из-за различных механизмов действия. ИМбпST чаще встречается у пациентов с диффузной коронарной болезнью, у которых часто наблюдается развитие коллатеральных сосудов, тогда как у пациентов с ИМпST меньше вероятность того же типа диффузного заболевания или развития коллатеральных сосудов.
Первая помощь
Лечение ИМбпST идентично лечению нестабильной стенокардии.Если у человека появляются сердечные симптомы (стеснение в груди, липкая кожа, стреляющие боли в левой руке и т. Д.), Врач начнет интенсивную терапию, чтобы стабилизировать сердце и предотвратить дальнейшее повреждение.
Стабилизация будет в первую очередь сосредоточена на двух вещах:
- Устранение острой ишемии, состояние, при котором сердце не получает достаточно кислорода, вызывая гибель клеток. Частично это осуществляется путем введения бета-блокаторов для предотвращения повреждений, вызванных чрезмерным производством адреналина, и статинов в высоких дозах для стабилизации разорванной бляшки и уменьшения воспаления артерий. Использование этих препаратов обычно облегчает ишемию сердца в течение нескольких минут. Кислород и морфин обычно назначают для облегчения дыхания и уменьшения боли.
- Остановка образования тромбов включает использование аспирина, плавикса и других лекарств для разжижения крови и предотвращения скопления тромбоцитов. Это также включает в себя предотвращение «разрушителей тромбов», обычно используемых при ИМпST, которые могут ухудшить положение.
Что происходит после стабилизации состояния
Как только состояние пациента стабилизируется, врач оценит необходимость дополнительных вмешательств. Многие кардиологи будут использовать шкалу TIMI (тромбоз при инфаркте миокарда), чтобы определить вероятный исход для пациента.
Шкала TIMI позволяет оценить наличие у человека одного из следующих факторов риска:
- Возраст 65 лет и старше
- Наличие как минимум трех факторов риска ишемической болезни сердца
- Предыдущая коронарная блокада более 50 процентов
- Отклонение сегмента ST на ЭКГ при поступлении
- По крайней мере, два приступа стенокардии за последние 24 часа
- Повышенные сердечные ферменты
- Использование аспирина в течение последних семи дней
Если у человека есть два или меньше из этих факторов риска (оценка TIMI 0–2), часто можно избежать необходимости дальнейшего вмешательства. Если оценка выше, кардиолог может захотеть провести катетеризацию сердца с ангиопластикой и стентированием.
Людям, которые отказываются от инвазивного лечения, обычно перед выпиской проводят стресс-тест. Если есть какие-либо признаки продолжающейся ишемии сердца, настоятельно рекомендуется инвазивная терапия.