
Содержание
Если вы или ваш врач обнаружите на коже аномалию, которая может быть раком кожи, необходима биопсия, чтобы определить тип и степень рака. При подозрении на базально-клеточную карциному или плоскоклеточный рак часто выполняется простая биопсия с помощью бритья или пунш-биопсии, но эксцизионная биопсия обычно является лучшим выбором, если это может быть меланома. Для распространившихся меланом и плоскоклеточного рака могут потребоваться дополнительные тесты, такие как КТ, МРТ, ПЭТ и / или биопсия сторожевого узла, чтобы определить стадию заболевания.
Физический осмотр
Если у вас появилось патологическое поражение кожи, вы можете обратиться к лечащему врачу или дерматологу, врачу, который специализируется на кожных заболеваниях. Тем не менее, тем, у кого есть кожное поражение, которое может быть меланомой, часто рекомендуется направление к дерматологу до того, как будет проведено какое-либо обследование (например, биопсия).
Ваш врач сначала проведет тщательный осмотр вашей подозрительной находки, а также общий осмотр кожи. Это важно, поскольку другие кожные признаки, такие как наличие множества родинок, могут увеличить вероятность того, что поражение кожи является раком кожи.
Помимо изучения поражения кожи невооруженным глазом, ваш врач может также использовать дермаскоп, специальный инструмент, увеличивающий кожу, чтобы лучше рассмотреть его. То, что он видит, может потребовать дальнейшего обследования.
Руководство по обсуждению с врачом-раком кожи
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.

Процедуры
К сожалению, единственный способ окончательно диагностировать рак кожи - это сделать биопсию. Ваш врач может предложить этот шаг, если ему не нравится то, что он видит во время вашего медицинского осмотра.
Варианты биопсии кожи, рекомендуемые вам, будут зависеть от опыта вашего врача и типа подозреваемого рака кожи. Некоторые врачи первичной медико-санитарной помощи могут спокойно выполнять биопсию при подозрении на базально-клеточную карциному или плоскоклеточный рак, тогда как другие направят вас к дерматологу. Врачи любого типа могут сделать биопсию сразу после того, как она будет предложена, или при последующем посещении. Если есть подозрение на меланому, вполне вероятно, что вам назначат встречу, чтобы сделать это позже, поскольку может потребоваться широкая эксцизионная биопсия (а иногда и биопсия сторожевого узла), а эти процедуры более сложны, чем другие.
После проведения биопсии ткань отправляется патологу для оценки. Ваши результаты будут включать информацию о типе рака кожи, а при обнаружении меланомы - информацию о «митотической скорости» опухоли или ее агрессивности. Также может быть проведено генетическое тестирование опухолевых клеток.
Биопсия после бритья
Биопсия после бритья является наиболее распространенным типом биопсии, который используется при подозрении на базально-клеточную или плоскоклеточную карциному. При биопсии после бритья область под поражением кожи обезболивается лидокаином, и врач использует тонкое острое лезвие для бритья. части или всего аномального роста. Иногда после проведения биопсии после бритья область прижигается (обжигается).
Биопсия после бритья обычно не используется при подозрении на меланому, если только лезвие для биопсии не войдет достаточно глубоко, чтобы пройти ниже подозрительной области. Это потому, что образец биопсии должен быть достаточно толстым, чтобы измерить, насколько глубоко рак проник в кожу.
Ударная биопсия
При перфорированной биопсии кожа обезболивается лидокаином, и врач использует острый полый инструмент, чтобы удалить кусок ткани. Перфоратор вставляется врачом на определенную глубину, а затем поворачивается, чтобы удалить образец ткани в форме круга.
Эксцизионная биопсия
При эксцизионной биопсии онемеет вся область аномального роста и окружающие ткани. Затем делается разрез, который включает нарост и некоторые окружающие ткани. Поскольку эксцизионная биопсия удаляет всю опухоль, это предпочтительный метод биопсии при подозрении на меланому, если это возможно.
Это лучший метод получения биопсии при подозрении на меланому, поскольку он сохраняет исходный вид рака и окружающую его ткань, что позволяет точно измерить глубину опухоли. Однако, в зависимости от локализации рака и его размера, эксцизионная биопсия не всегда возможна.
Послеоперационная биопсия
Послеоперационная биопсия похожа на эксцизионную биопсию, но удаляется только часть новообразования.
Биопсия сторожевого лимфатического узла (лимфатическое картирование)
Если у вас меланома толще 0,75 мм или тоньше, но изъязвлена, имеет высокую скорость митоза (выглядит более агрессивно под микроскопом) или лимфоваскулярная инвазия (распространилась на лимфатические сосуды или кровеносные сосуды рядом с опухолью), ваш дерматолог может порекомендовать биопсию сторожевого узла. Это может быть сделано одновременно с широкой местной эксцизионной биопсией (в идеале) или как отдельная процедура после иссечения.
Теория, лежащая в основе биопсии сторожевого лимфатического узла, заключается в том, что раковые клетки истощаются определенным образом, начиная с сторожевого узла, а затем в другие узлы. Поскольку сторожевой узел или узлы являются первой остановкой рака по мере его распространения, отсутствие опухолевых клеток в этих узлах указывает на то, что маловероятно, что рак попал в какие-либо лимфатические узлы. Если рак обнаружен в сигнальном узле (ах), есть вероятность, что он распространился на другие узлы (или отдаленные ткани).
В этой процедуре меланома (или область, где была обнаружена меланома) анестезируется и вводится синий краситель (изосульфановый синий) и радиоактивный краситель (меченный технецием коллоид серы). Затем красителям дается время для впитывания и фильтрации через лимфатические сосуды в ближайшие лимфатические узлы.
Затем проводится визуализирующее исследование, называемое лимфосцинтиграфией (тест, который определяет радиоактивную активность), чтобы хирург знал, где искать сторожевые узлы и которые следует удалить (обычно биопсия проводится от одного до пяти).
Затем лимфатические узлы отправляются патологу для поиска признаков «макрометастазов» (очевидная опухоль в лимфатических узлах) или микрометастазов (опухолевых клеток в лимфатических узлах, которые можно увидеть только под микроскопом).
В прошлом все лимфатические узлы в области обычно удалялись, что могло привести к лимфедеме, скоплению жидкости в области узлов из-за нарушения оттока лимфы.
Если рак не обнаруживается в сторожевых узлах, операция по удалению других лимфатических узлов обычно не требуется. С другой стороны, если рак обнаружен в сторожевых узлах, хирург может порекомендовать удалить больше лимфатических узлов (полное рассечение лимфатических узлов), и рак, вероятно, потребует более агрессивного лечения, чем если бы рак не был в узлах.
Существует ряд плюсов и минусов лимфодиссекции с меланомой, которые врач может обсудить с вами, если результаты биопсии сторожевого узла положительны.
Осложнения биопсии сторожевого узла могут включать инфекцию, кровотечение, скопление жидкости в области удаления узлов (серома), а иногда и лимфедему. Однако риск лимфедемы менее распространен, чем при полной диссекции лимфатических узлов.
Лаборатории и тесты
В большинстве случаев тесты, кроме биопсии, не нужны при немеланомном раке кожи или ранней меланоме. В других случаях меланомы лабораторные тесты будут включать общий анализ крови (CBC) и химический профиль, включая тест на ЛДГ (лактатдегидрогеназу). ЛДГ, в частности, может дать полезную информацию относительно прогноза рака.
Тестирование мутации генов
Молекулярные различия между меланомами определяют их и могут указать направление лечения. Тестирование генных мутаций (проводимое на образце ткани, взятой с помощью биопсии или иссечения) стало крупным достижением, позволившим врачам лечить эти виды рака с помощью «таргетной терапии», лекарств, нацеленных на определенные пути роста раковой клетки.
Некоторые из генных мутаций, которые могут присутствовать при меланоме и которые можно обнаружить в образце крови, включают:
- BRAF
- CDKN2A
- MC1R
- BAP1
Важно отметить, что это «приобретенные» генные мутации (соматические мутации), которые развиваются в процессе превращения клетки в раковую, в отличие от мутаций, которые присутствуют с рождения (наследственные мутации или мутации зародышевых клеток).
Изображения
Биопсия сторожевого узла, используемая для оценки меланомы, имеет компонент визуализации, но тесты, посвященные только визуализации, обычно не нужны для базальноклеточного рака или ранних плоскоклеточных карцином. Однако при более поздних стадиях плоскоклеточного рака и меланомы визуализация может быть очень полезной для определения стадии заболевания. Тесты могут включать:
Компьютерная томография
Компьютерная томография использует серию рентгеновских лучей для создания трехмерного изображения внутренней части тела. Его можно использовать для поиска распространения рака на лимфатические узлы или отдаленные области тела.
Наиболее частым местом распространения является легкие (метастазы в легких), которые можно обнаружить на КТ грудной клетки. В зависимости от локализации опухоли также может быть проведена КТ брюшной полости и / или таза. После легких наиболее распространенными местами отдаленных метастазов являются кости, печень и мозг, но меланома может распространиться практически на любую область тела.
МРТ
Магнитно-резонансная томография (МРТ) использует магнитные поля для создания изображения внутренней части тела. Хотя МРТ можно использовать для поиска метастазов в любой области, она особенно полезна при обнаружении метастазов в головной и спинной мозг.
ПЭТ сканирование
Позитронно-эмиссионная томография (ПЭТ-сканирование) отличается от многих визуализационных тестов тем, что изучает функции тела, а не структуру, хотя обычно ее сочетают с КТ.
Небольшое количество радиоактивной глюкозы вводится в вену и позволяет ей перемещаться по телу. Активно растущие участки тела (например, раковые клетки) поглощают больше глюкозы, что можно увидеть на созданных изображениях.
ПЭТ-сканирование может быть полезным в качестве промежуточного теста и для выявления рецидивов ранее перенесенного рака. В отличие от структурных тестов, ПЭТ-сканирование позволяет различить область, которая выглядит аномальной из-за рубцовой ткани, и область, которая выглядит аномальной из-за активного роста опухоли.
Дифференциальный диагноз
Есть ряд состояний, которые могут быть похожи на рак кожи даже для натренированного глаза. Фактически, без биопсии иногда невозможно отличить рак кожи от другого заболевания. Некоторые состояния, которые могут вызывать симптомы и похожие на рак кожи, включают:
- Диспластические невусы (атипичные родинки, которые с большей вероятностью перерастут в меланомы)
- Доброкачественные меланоцитарные невусы (родинки, которые очень похожи на меланомы, но обычно меньше)
- Актинический кератоз (доброкачественные поражения кожи, которые считаются предраковыми при плоскоклеточной карциноме)
- Метастатический рак в кожу (например, метастазы рака груди в кожу)
- Кератоакантома
- Дерматофиброма
- Голубые невусы
- Соединительные или сложные невусы
- Подногтевая гематома (эти «черные и синие» отметины под ногтями возникают из-за кровотечения в этой области и обычно могут быть связаны с травмой, как будто кто-то наступил вам на ногу; темный цвет обычно не распространяется на кутикулу)
- Пиогенная гранулема
- Гемангиома вишни
- Келоидные рубцы
- Витилиго
Постановка
В большинстве случаев определение стадии не требуется при базально-клеточной карциноме или ранней плоскоклеточной карциноме. Однако, если биопсия показывает, что у вас меланома, вашему врачу необходимо знать степень (стадию) заболевания для эффективного планирования лечение.
Для определения стадии опухоли используется стадия TNM. Две другие меры, толщина Бреслоу и уровень Кларка, могут дать важную информацию о прогнозе.
Определение стадии опухоли
Стадия опухоли определяется четырьмя факторами:
- Глубина (толщина) опухоли по шкале Бреслоу.
- Если опухоль изъязвлена
- Распространилась ли опухоль на близлежащие лимфатические узлы (и степень)
- Распространилась ли опухоль на отдаленные участки тела
Если вы узнаете об этом немного больше, это поможет вам взглянуть на комментарии врача, если он упомянет эти термины.
Стадии меланомы (стадия TNM)
Определение стадии меланомы осуществляется с помощью системы определения стадии TNM. «T» обозначает опухоль и в основном описывает размер и глубину опухоли. «N» обозначает лимфатические узлы и имеет соответствующий номер, который описывает, распространился ли рак на какие-либо узлы и сколько. Подкатегории также описывают, являются ли метастазы в лимфатические узлы макроскопическими (могут быть обнаружены во время обследования) или микроскопическими (видны только под микроскопом). «M» означает метастазы и ассоциируется с числом только в том случае, если рак распространился на отдаленные области тела.
То, как ваша опухоль может быть описана с помощью системы TNM, определяет, какая стадия меланомы показана.
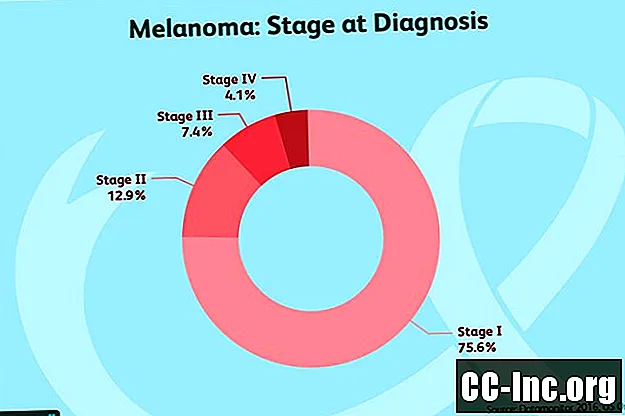
Этап 0: Рак поражает только верхний слой кожи. Это называется меланомой in situ или карциномой in situ. На этом этапе рак считается неинвазивным и теоретически должен быть полностью излечим с помощью хирургического вмешательства.
I этап: Эти опухоли делятся на два подэтапа:
- Этап IA: Эта стадия включает опухоли, толщина которых меньше или равна 1 миллиметру, и которые не изъязаны. (В новейших правилах постановки, которые отсутствуют, но все еще широко применяются, это значение изменено с 1 миллиметра на 0,8 миллиметра.)
- Этап IB: Эти опухоли могут иметь толщину менее или равную 1 миллиметру и быть изъязвленными или иметь толщину от 1 до 2 миллиметров, но не изъязвлены.
II этап: Опухоли стадии II подразделяются на 3 подэтапа, но ни одна из них не указывает на то, что рак распространился на лимфатические узлы или другие области тела:
- Стадия IIA: Эти опухоли имеют толщину от 1 до 2 мм и изъязвлены, либо имеют толщину от 2 до 4 мм и не изъязвлены.
- Этап IIB: Сюда входят опухоли толщиной от 2 до 4 мм с изъязвлениями или более 4 мм толщиной, но не изъязвленные.
- Стадия IIIC: Эти опухоли имеют толщину более 4 миллиметров и изъязвлены.
III стадия: Опухоли III стадии могут быть любой толщины и могут быть изъязвленными, а могут и не быть изъязвленными, но могут включать одно из следующих:
- Один или несколько положительных лимфатических узлов
- Спутанные лимфатические узлы
- Рак обнаруживается в лимфатических сосудах между опухолью и лимфатическим узлом на расстоянии 2 см или дальше от первичной опухоли.
- Небольшие раковые участки на коже или внутри нее помимо первичной опухоли, но не более чем на 2 см от опухоли.
IV этап: Рак распространился на другие части тела, такие как легкие, печень, кости, мозг, мягкие ткани или пищеварительный тракт.
Толщина Бреслоу и уровень Кларка
В то время как меланомы теперь разделены на стадии TNM, указанные выше, и эти стадии включают в себя то, что известно как толщина Бреслоу и уровень Кларка, вы можете услышать эти термины от онколога или в своем чтении, если вам или вашему близкому поставлен диагноз меланомы.
При меланоме наиболее важным показателем, определяющим прогноз, является глубина опухоли, и число, которое описывает это, является числом Бреслоу. Число Бреслоу представляет глубину опухоли.
Числа Бреслоу делятся следующим образом:
- Менее 1 миллиметра
- От 1,01 мм до 2 мм
- От 2,01 мм до 4 мм
- Более 4,01 миллиметра
Уровни Кларка использовались чаще, но оказалось, что они менее предсказуемы для результатов, чем числа Бреслоу. Однако эти уровни могут быть полезны при прогнозировании исходов для тонких опухолей (толщиной менее 1 миллиметра). Уровни Кларка описывают, насколько глубоко опухоль проникла через слои кожи:
- Уровень I: Эти опухоли ограничены верхним слоем кожи (эпидермисом) и включают опухоли, классифицируемые как карциномы in situ.
- Уровень II: Опухоль проникла в верхнюю часть дермы, второй слой кожи (сосочковый слой дермы).
- Уровень III: Опухоль присутствует по всему сосочковому слою дермы, но не проникает в нижнюю часть дермы (ретикулярную дерму).
- Уровень IV: Опухоль проникла в ретикулярную дерму.
- Уровень V: Опухоль проникла через эпидермис и дерму в глубокую подкожную клетчатку.